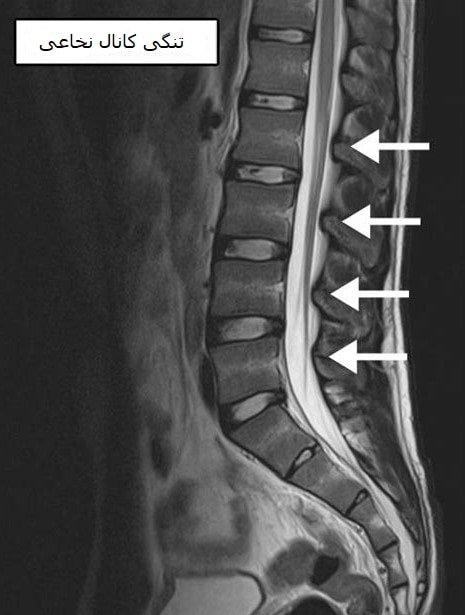
تنگی کانال نخاع (Spinal Stenosis) به معنای کاهش فضای داخل کانال نخاعی یا فورامنهای عصبی است که ممکن است به فشردگی ریشههای عصبی یا خود نخاع منجر شود. این وضعیت معمولاً در افراد مسن رخ میدهد، اما میتواند ناشی از عوامل مادرزادی، تروما، یا بیماریهای التهابی نیز باشد. هدف این مقاله، ارائه یک دیدگاه جامع و علمی درباره جراحی تنگی کانال نخاع، اندیکاسیونها، تکنیکها و پیامدهای آن است.

علل و پاتوفیزیولوژی تنگی کانال نخاع
تنگی کانال نخاع معمولاً به دو دسته تقسیم میشود:
- تنگی کانال نخاع اولیه: که ناشی از عوامل مادرزادی مانند رشد ناقص مهرهها یا انحنای بیش از حد ستون فقرات است.
- تنگی کانال نخاع ثانویه: که به دلیل عوامل اکتسابی مانند تغییرات دژنراتیو، هیپرتروفی لیگامنت فلاوم، فتق دیسک بین مهرهای، یا اسپوندیلولیستزیس ایجاد میشود.
فشردگی عناصر عصبی باعث درد، بیحسی، ضعف عضلانی، و در موارد شدید اختلال در عملکرد مثانه و روده میشود. درمانهای غیرجراحی مانند دارو درمانی و فیزیوتراپی معمولاً اولین قدم هستند، اما در موارد مقاوم یا شدید، جراحی ضرورت پیدا میکند.
همچنین بخوانید: بهترین جراح ستون فقرات
اندیکاسیونهای جراحی
تصمیم به جراحی معمولاً زمانی گرفته میشود که:
- درد و علائم بیمار به درمانهای غیرجراحی پاسخ نداده باشند.
- ضعف عصبی یا علائم فزاینده مانند پاراپارزی یا اختلال عملکرد مثانه و روده وجود داشته باشد.
- فشردگی نخاع یا ریشههای عصبی در تصویربرداری (MRI یا CT) تأیید شود.
- کیفیت زندگی بیمار به شدت تحت تاثیر قرار گرفته باشد.
انواع جراحی برای تنگی کانال نخاع
- دکمپرشن (Decompression): این روش با هدف آزادسازی عناصر عصبی انجام میشود و شامل موارد زیر است:
- لامینکتومی: حذف لامینا (صفحه پشتی مهره) برای گسترش فضای کانال.
- لامینوپلاستی: بازسازی لامینا به جای حذف کامل آن.
- فورامینوتومی: گشاد کردن فورامنهای بینمهرهای برای آزادسازی ریشههای عصبی.
- جراحیهای تثبیتی (Fusion Surgery): در صورت وجود بیثباتی ستون فقرات، جراحی تثبیتی با استفاده از ابزارهایی مانند پیچ و پلاک انجام میشود. این روش معمولاً با دکمپرشن همراه است.
- تکنیکهای کمتهاجمی (Minimally Invasive Surgery):
- استفاده از ابزارهای آندوسکوپی یا میکروسکوپی برای کاهش تهاجم به بافتها.
- این روشها مزایایی چون کاهش درد پس از عمل، کوتاهتر شدن زمان بستری و کاهش خطر عفونت دارند.
تکنیکهای جراحی
- آمادهسازی بیمار: بیمار قبل از جراحی تحت معاینه کامل فیزیکی، تصویربرداری دقیق (MRI/CT)، و آزمایشهای خون قرار میگیرد. همچنین داروهای ضدانعقاد ممکن است قطع شوند.
- مراحل جراحی:
- ایجاد برش در ناحیه مربوطه (معمولاً در خط میانی).
- برداشتن بافتهای فشردهکننده (لامینا، لیگامنت فلاوم یا دیسک).
- تثبیت ستون فقرات در صورت لزوم.
- پایش داخلعملیاتی: استفاده از نظارت الکتروفیزیولوژیک برای پیشگیری از آسیب به عصبهای نخاعی.
پیشنهاد میشود: بهترین جراح مغز و اعصاب
پیامدها و عوارض جراحی
- مزایا:
- تسکین درد و بهبود عملکرد حرکتی.
- افزایش کیفیت زندگی بیمار.
- کاهش فشردگی عناصر عصبی.
- عوارض احتمالی:
- عفونتهای محل جراحی.
- خونریزی.
- آسیب عصبی.
- بیثباتی ستون فقرات در صورت برداشتن بیش از حد بافتها.
- دوره بهبودی: بهبود کامل ممکن است چندین هفته تا چند ماه طول بکشد. فیزیوتراپی پس از عمل برای تقویت عضلات و بهبود حرکت ستون فقرات توصیه میشود.
نتایج بالینی و پیشآگهی
مطالعات نشان میدهند که حدود ۷۰-۸۰٪ بیماران پس از جراحی تنگی کانال نخاع، بهبود قابلتوجهی در علائم و کیفیت زندگی دارند. نتایج به عواملی مانند سن بیمار، میزان دژنراسیون و تکنیک جراحی بستگی دارد. همچنین، استفاده از تکنیکهای کمتهاجمی نتایج مشابهی با روشهای باز دارد اما با عوارض کمتری همراه است.
نتیجهگیری
جراحی تنگی کانال نخاع یک روش موثر برای بیمارانی است که به درمانهای غیرجراحی پاسخ ندادهاند. انتخاب مناسبترین روش جراحی نیازمند ارزیابی دقیق وضعیت بیمار و تصویربرداریهای دقیق است. با پیشرفت تکنیکهای کمتهاجمی، این جراحیها با خطر کمتر و دوره بهبودی کوتاهتر انجام میشوند. رویکرد چند تخصصی شامل جراح مغز و اعصاب، متخصص بیهوشی و فیزیوتراپیست میتواند نتایج مطلوبتری برای بیمار به همراه داشته باشد.
source