هماتوم به معنای تجمع خون در خارج از رگهای خونی است که بهدنبال پارگی رگها ایجاد میشود. این وضعیت زمانی رخ میدهد که خون از رگ آسیبدیده خارج شده و در فضای بین بافتها یا داخل اعضای بدن انباشته شود. هماتومها میتوانند در نقاط مختلف بدن از جمله زیر پوست، درون عضلات، یا حتی داخل مغز ایجاد شوند.
تفاوت هماتوم با کبودی
گرچه هماتوم و کبودی شباهتهایی دارند، اما تفاوتهای مهمی بین آنها وجود دارد. کبودی به تغییر رنگ سطح پوست به دلیل نشت خون از رگهای کوچک اشاره دارد و معمولاً بدون خطر جدی است. اما ان بیماری میتواند عمیقتر باشد، حجم بیشتری از خون را شامل شود و گاهی نیازمند مداخله پزشکی باشد.
انواع هماتوم
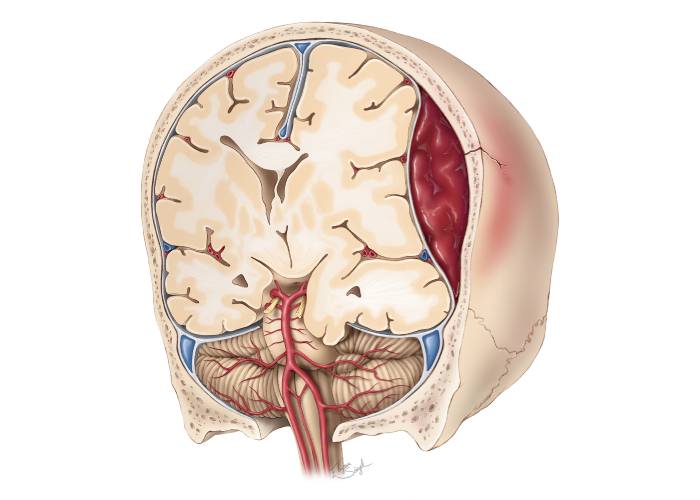
اپیدورال
این نوع بین جمجمه و غشاء بیرونی مغز (دورا) ایجاد میشود و اغلب در اثر ضربه مستقیم به سر رخ میدهد. این وضعیت میتواند بسیار خطرناک باشد و در صورت عدم درمان فوری، باعث فشار به مغز و مشکلات جدی شود.
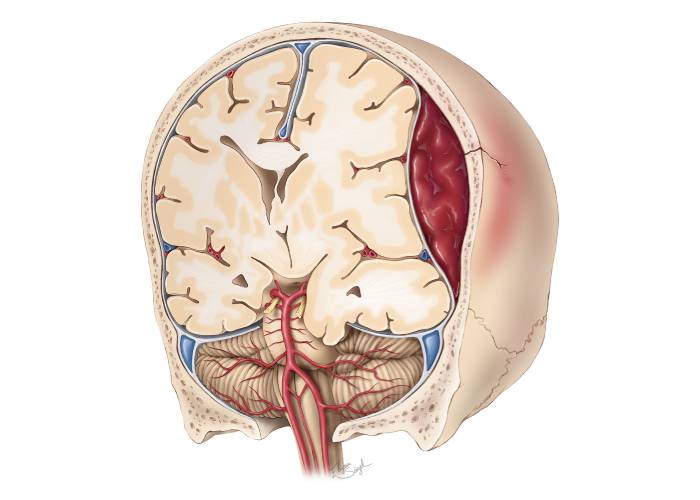
سابدورال
هماتوم سابدورال در فضای زیر غشاء دورا و روی سطح مغز شکل میگیرد. این نوع میتواند بهآرامی ایجاد شود، بهویژه در افراد مسن یا کسانی که داروهای رقیقکننده خون مصرف میکنند.
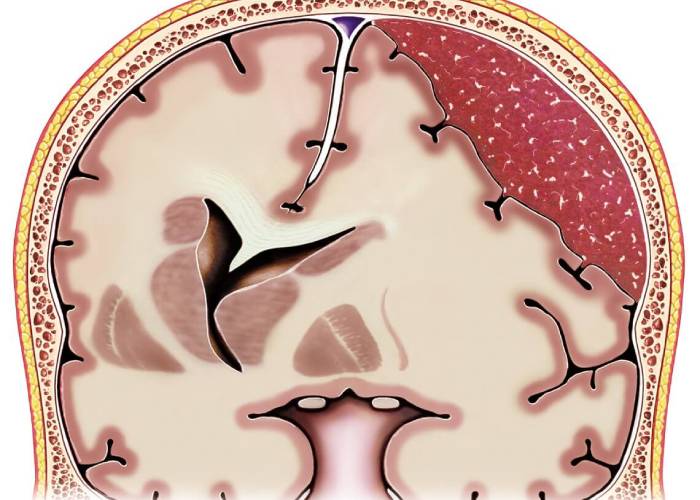
داخلمغزی
این نوع در بافتهای مغز رخ میدهد و ممکن است ناشی از ضربههای شدید یا خونریزی داخلی به دلیل فشار خون بالا باشد. هماتوم داخلمغزی میتواند به آسیب مغزی و اختلال در عملکرد آن منجر شود.
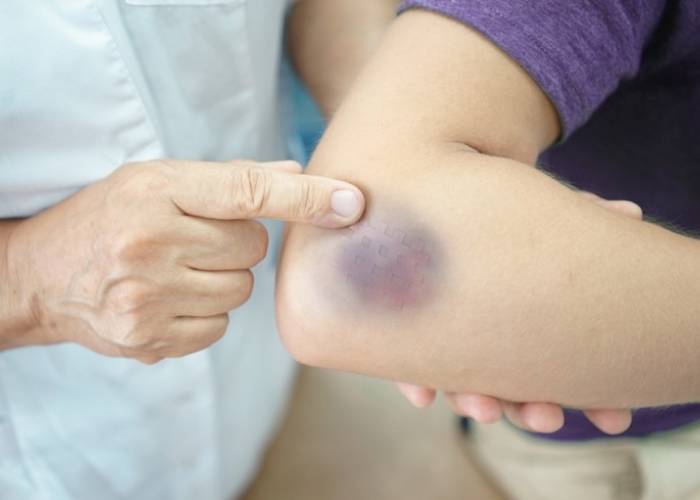
زیرپوستی
این نوع به دلیل آسیبهای جزئی یا متوسط به پوست و بافتهای زیرین آن ایجاد میشود. معمولاً با تورم و تغییر رنگ پوست همراه است.
عضلانی
در این نوع، خون در داخل بافتهای عضلانی تجمع میکند که میتواند باعث درد شدید، تورم و محدودیت حرکت شود.
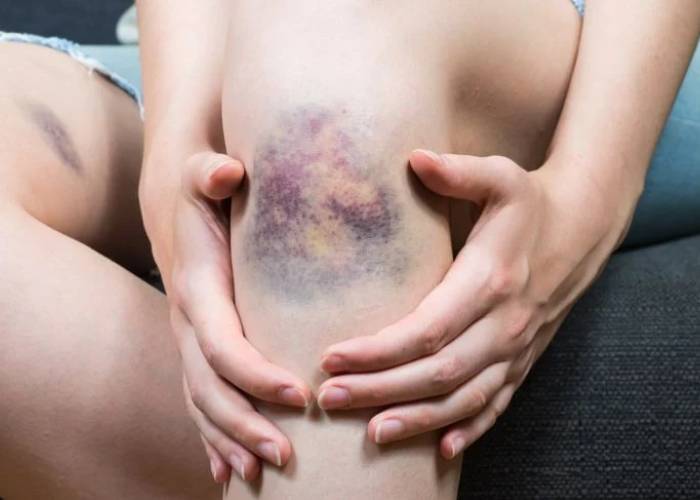
علائم هماتوم بسته به محل آن
علائم هماتوم مغزی
هماتوم مغزی به دلیل تجمع خون در داخل یا اطراف مغز بسیار خطرناک است. برخی از علائم این نوع شامل موارد زیر است:
سر درد شدید و مداوم
تهوع و استفراغ
گیجی یا خوابآلودگی غیرعادی
تغییرات رفتاری یا عصبی مانند ضعف در یک سمت بدن، از دست دادن هوشیاری، یا مشکلات گفتاری.
تشنج که در موارد شدید رخ میدهد.
علائم هماتوم زیرجلدی
این نوع هماتوم که معمولاً به عنوان کبودی شناخته میشود، شامل علائم زیر است:
کبودیهای بزرگ با رنگ قرمز یا بنفش.
ورم در محل آسیب.
درد هنگام حرکت یا لمس ناحیه.
علائم هماتوم داخل عضلانی
هماتوم داخل عضلانی زمانی رخ میدهد که خون در عمق عضلات تجمع کند. علائم این نوع شامل :
درد شدید و عمیق در عضلات.
احساس سفتی یا سنگینی در عضله آسیبدیده.
محدودیت در حرکت عضله.
علائم هماتوم اطراف چشم (هماتوم پریاوربیتال)
این نوع هماتوم که معمولاً در اثر ضربه به ناحیه چشم ایجاد میشود، به “چشم کبود” معروف است و شامل:
تورم شدید اطراف چشم.
کبودی به رنگ بنفش یا سیاه.
اختلال موقت در بینایی.
علت هماتوم
۱. آسیبهای فیزیکی و ضربهها
یکی از شایعترین علل هماتوم، آسیبهای فیزیکی است. این آسیبها ممکن است ناشی از موارد زیر باشند :
تصادفات: برخورد خودرو یا زمینخوردن میتواند باعث پاره شدن رگهای خونی و تجمع خون شود.
ورزشهای سنگین: فعالیتهایی مانند فوتبال، بوکس یا سایر ورزشهای تماسی میتوانند به هماتوم منجر شوند.
افتادن و برخورد با اجسام سخت: حتی ضربههای کوچک نیز میتوانند باعث ایجاد این بیماری شوند، بهخصوص در افراد مسن.
۲. جراحیها و اقدامات پزشکی
بسیاری از هماتومها پس از انجام عملهای جراحی یا روشهای پزشکی خاص رخ میدهند:
جراحیهای بزرگ: برشهای جراحی ممکن است به رگها آسیب زده و خونریزی ایجاد کنند.
تزریق داروها: ورود نادرست سوزن به رگ یا بافت میتواند موجب ایجاد هماتوم شود.
آنژیوگرافی یا کاتتریزاسیون: این روشها که شامل دسترسی به رگهای خونی هستند، میتوانند در برخی موارد باعث هماتوم شوند.
۳. اختلالات انعقاد خون
اختلالات مربوط به انعقاد خون نیز میتوانند به هماتوم منجر شوند:
هموفیلی: در این بیماری، خون توانایی لخته شدن طبیعی را ندارد و ممکن است حتی آسیبهای کوچک باعث خونریزی داخلی و هماتوم شوند.
کمبود پلاکتها: تعداد پایین پلاکتهای خونی میتواند از لخته شدن مؤثر جلوگیری کند.
بیماریهای کبدی: مشکلات کبد میتوانند بر تولید عوامل انعقادی تأثیر بگذارند و خطر هماتوم را افزایش دهند.
۴. مصرف داروهای خاص
برخی داروها که بر انعقاد خون تأثیر میگذارند، میتوانند عامل ایجاد هماتوم باشند :
داروهای رقیقکننده خون: مانند وارفارین و هپارین که برای پیشگیری از لختههای خون استفاده میشوند.
داروهای ضدالتهابی غیراستروئیدی (NSAIDs): مانند ایبوپروفن و آسپیرین که ممکن است باعث کاهش توانایی لخته شدن خون شوند.
۵. افزایش سن
با افزایش سن، پوست و عروق خونی نازکتر و شکنندهتر میشوند. این امر خطر هماتوم را حتی در اثر آسیبهای کوچک افزایش میدهد.
۶. بیماریهای زمینهای
برخی بیماریهای مزمن میتوانند خطر ایجاد هماتوم را افزایش دهند:
فشار خون بالا: فشار زیاد در رگها میتواند خطر پارگی و خونریزی را افزایش دهد.
دیابت: این بیماری باعث آسیب به عروق خونی شده و احتمال خونریزی را بالا میبرد.
۷. دلایل مرتبط با بارداری و زایمان
بارداری و زایمان نیز ممکن است در برخی موارد باعث هماتوم شوند:
هماتومهای جفتی: که به دلیل جدا شدن جفت از دیواره رحم ایجاد میشوند.
فشار زایمان: میتواند به تجمع خون در بافتهای لگن منجر شود.
۸. عوامل ژنتیکی
برخی افراد به دلیل وجود جهشهای ژنتیکی یا سابقه خانوادگی بیشتر در معرض ایجاد این بیماری هستند.
۹. فشار بیش از حد بر بافتها
فعالیتهایی که فشار زیادی بر بافتهای بدن وارد میکنند، مانند بلند کردن اجسام سنگین، میتوانند باعث آسیب به رگها و ایجاد هماتوم شوند.
روشهای تشخیص هماتوم
۱. بررسی علائم بالینی
اولین مرحله در تشخیص هماتوم، ارزیابی علائم بالینی بیمار است. پزشک با مشاهده و پرسش درباره وضعیت بیمار میتواند موارد زیر را بررسی کند:
کبودی یا تغییر رنگ پوست: رنگهای قرمز، آبی یا بنفش نشاندهنده تجمع خون است.
تورم یا التهاب: معمولاً در محل آسیبدیده وجود دارد.
حساسیت یا درد به لمس: به خصوص در مواردی که هماتوم عمیقتر است.
محدودیت در حرکت: در ناحیهای که هماتوم در عضلات یا مفاصل تشکیل شده است.
۲. معاینه فیزیکی توسط پزشک
پزشک با استفاده از معاینه دقیق ناحیه آسیبدیده، اطلاعات بیشتری جمعآوری میکند. در این مرحله، پزشک موارد زیر را ارزیابی میکند:
اندازه و عمق : از طریق لمس و مشاهده.
وجود نبض در ناحیه نزدیک : کاهش یا نبود نبض ممکن است نشاندهنده فشار هماتوم بر رگهای خونی باشد.
وجود عفونت احتمالی: مانند تب یا قرمزی شدید اطراف هماتوم.
تصویربرداری پزشکی برای تشخیص دقیق
۱. سونوگرافی (اولتراسوند)
سونوگرافی یکی از روشهای غیرتهاجمی و رایج برای تشخیص هماتوم است:
تشخیص هماتومهای سطحی و عمقی: با استفاده از امواج صوتی.
تعیین اندازه و محل دقیق.
مناسب برای هماتومهای شکمی، عضلانی یا جفتی در دوران بارداری.
۲. سیتیاسکن (CT Scan)
سیتیاسکن برای تشخیص هماتومهای داخلی، به ویژه در نواحی حساس مانند مغز، بسیار مفید است:
شناسایی هماتوم مغزی: مانند هماتوم اپیدورال یا سابدورال.
ارزیابی فشار بر بافتهای اطراف.
بررسی خونریزی فعال در صورت وجود.
۳. امآرآی (MRI)
امآرآی در مواردی که اطلاعات دقیقتری نیاز باشد، استفاده میشود:
تشخیص هماتومهای قدیمیتر یا پیچیدهتر.
مناسب برای ارزیابی بافتهای نرم و عروق خونی.
کاربرد در هماتومهای نخاعی یا مغزی.
۴. رادیوگرافی (X-Ray)
رادیوگرافی معمولاً برای شناسایی شکستگیهای مرتبط با هماتوم استفاده میشود:
تشخیص هماتومهای استخوانی.
ارزیابی صدمات ساختاری در مناطق آسیبدیده.
آزمایشهای تکمیلی برای تشخیص هماتوم
۱. آزمایش خون
ارزیابی تعداد پلاکتها: برای بررسی اختلالات انعقادی.
تعیین زمان پروترومبین (PT) و زمان ترومبوپلاستین فعال (aPTT): برای شناسایی مشکلات انعقادی.
بررسی سطح هموگلوبین: برای ارزیابی میزان خون از دسترفته.
۲. داپلر عروقی
این آزمایش برای بررسی جریان خون در رگها استفاده میشود:
تشخیص انسداد یا کاهش جریان خون به دلیل فشار هماتوم.
ارزیابی هماتومهایی که نزدیک رگهای بزرگ ایجاد شدهاند.
۳. بیوپسی (نمونهبرداری)
در موارد نادر، اگر هماتوم بهبود نیابد یا علائم غیرمعمول نشان دهد، پزشک ممکن است بیوپسی را برای بررسی احتمال عفونت یا دیگر مشکلات تجویز کند.
تشخیص افتراقی هماتوم
گاهی علائم هماتوم ممکن است با بیماریهای دیگر مشابه باشد، از جمله:
کبودی معمولی: که سطحیتر است و سریعتر بهبود مییابد.
تومورها: که ممکن است شبیه هماتوم به نظر برسند اما ماهیت متفاوتی دارند.
عفونتهای موضعی: مانند آبسه که ممکن است تورم و درد مشابهی ایجاد کنند.
پزشک با استفاده از اطلاعات بالینی و تصویربرداری میتواند تشخیص دقیقی ارائه دهد.
درمان هماتوم: روشها و نکات کلیدی
هماتوم به معنای تجمع خون در خارج از رگهای خونی است که ممکن است در هر نقطهای از بدن، از جمله زیر پوست، داخل عضلات یا حتی درون مغز رخ دهد. درمان هماتوم به نوع، محل، شدت و علل آن بستگی دارد. در این مقاله، به روشهای درمان هماتوم پرداخته میشود تا بتوانید اطلاعات کاملی درباره این وضعیت پزشکی داشته باشید.
روشهای درمان هماتوم
۱. درمانهای خانگی
در مواردی که هماتوم سطحی و کوچک باشد، میتوان از روشهای زیر استفاده کرد:
استراحت (R): برای جلوگیری از آسیب بیشتر، استراحت کنید و از فعالیتهای سنگین پرهیز کنید.
استفاده از یخ (I): کمپرس سرد یا یخ را در ۲۴ تا ۴۸ ساعت اول روی محل هماتوم بگذارید. این کار تورم را کاهش داده و از گسترش آن جلوگیری میکند.
فشار (C): در صورت امکان، با استفاده از باند یا پارچه نرم، فشار ملایمی روی محل هماتوم وارد کنید تا خونریزی متوقف شود.
بالا نگه داشتن عضو آسیبدیده (E): اگر هماتوم روی اندامها ایجاد شده است، آن را در موقعیتی بالاتر از قلب قرار دهید تا جریان خون کاهش یابد.
۲. درمانهای دارویی
در صورت نیاز به مداخله پزشکی، پزشک ممکن است درمانهای دارویی زیر را پیشنهاد دهد:
مسکنها: برای کنترل درد و کاهش التهاب، داروهایی مانند ایبوپروفن یا استامینوفن تجویز میشود.
داروهای ضدالتهاب: در مواردی که تورم شدید باشد، پزشک ممکن است داروهای ضدالتهاب غیر استروئیدی (NSAIDs) را توصیه کند.
جلوگیری از عفونت: اگر احتمال عفونت وجود داشته باشد، آنتیبیوتیک تجویز میشود.
۳. درمانهای تخصصی برای هماتومهای شدید
در مواردی که هماتوم بزرگ یا داخلی باشد و خطرات جدیتری به همراه داشته باشد، روشهای زیر مورد استفاده قرار میگیرد:
الف) تخلیه خون (Aspiration)
در هماتومهای بزرگ زیرپوستی یا عضلانی، پزشک ممکن است با استفاده از سرنگ و سوزن مخصوص، خون تجمعیافته را تخلیه کند. این روش معمولاً برای کاهش فشار و درد انجام میشود.
ب) جراحی تخلیه (Evacuation Surgery)
اگر هماتوم در نقاط حیاتی مانند مغز یا اعضای داخلی باشد و باعث فشار بر بافتهای اطراف شود، جراحی ضروری خواهد بود.
در هماتوم مغزی: تخلیه خون از طریق جراحی کرانیوتومی (باز کردن جمجمه) انجام میشود.
در هماتوم داخل شکمی: جراح با برش ناحیهای، خون تجمعیافته را خارج کرده و محل خونریزی را ترمیم میکند.
ج) استفاده از درن (Drainage)
در مواردی که احتمال تجمع دوباره خون وجود داشته باشد، پزشک ممکن است لولهای به نام درن را برای تخلیه تدریجی خون قرار دهد.
نقش فیزیوتراپی در درمان هماتوم
پس از بهبودی اولیه، برای بازگرداندن عملکرد طبیعی عضو آسیبدیده، ممکن است به فیزیوتراپی نیاز باشد. فیزیوتراپی شامل تمرینات کششی و تقویتی است که به کاهش سفتی عضلات و بهبود دامنه حرکتی کمک میکند.
source